Carcinoma mammario: tra prevenzione e ricerca
Emine Tasan
Dipartimento di Farmacia e Scienze della Salute e della Nutrizione,
Università della Calabria
e-mail: emine.tasan@unical.it
Indice
1. Il carcinoma mammario: prevenzione e rischio
Abstract. Imagine a woman touching her breast and discovering a small lump. Behind that simple gesture, there is a world of science, prevention and courage. Breast cancer is the most commonly diagnosed cancer in women worldwide. Addressing risk factors, such as obesity, and adopting a healthy lifestyle are key strategies to prevent this disease. Epidemiological studies have shown that obesity significantly increases the modifiable risk of developing breast cancer, particularly after menopause, when adipose tissue becomes a real source of estrogen, which promotes the development of some forms of cancer. But this story must also be linked to the hard work of women scientists who, defying all barriers and prejudices, have given great help to research and treatment. They have demonstrated that being a woman and a scientist is not an exception, but a valuable force for progress. This article aims to offer a reflection on researchers who have dedicated themselves to ambitious projects channelling their passion at the service of science and women’s health and well-being.
Keywords: carcinoma; prevenzione; rischio
1. Il carcinoma mammario: prevenzione e rischio
Il carcinoma mammario rappresenta da sempre una delle più grandi sfide della medicina moderna. Sebbene la scienza abbia compiuto progressi straordinari nella diagnosi e nel trattamento di questa malattia, resta fondamentale diffondere una cultura della prevenzione e della consapevolezza. Parlare di tumore al seno oggi significa affrontare non solo aspetti clinici, ma anche questioni sociali e culturali: dall’importanza dei corretti stili di vita, come il controllo del peso, fino al riconoscimento del ruolo delle donne nella ricerca scientifica.
Il carcinoma mammario è un tumore che colpisce principalmente le ghiandole mammarie e, se diagnosticato precocemente, può essere trattato con successo. Infatti, negli ultimi decenni i progressi nella ricerca e nella medicina hanno reso il carcinoma mammario sempre più trattabile, con terapie mirate e meno invasive rispetto al passato. Le nuove possibilità di cura, insieme a un miglioramento della consapevolezza e alla diffusione degli screening, hanno aumentato significativamente la sopravvivenza delle donne [1]. Nonostante l’incremento dei casi, in Italia l’88% delle donne è ancora viva a 5 anni dalla diagnosi [2]. Questo dato incoraggiante stimola una continua ricerca per migliorare diagnosi, prevenzione e terapie. L’incremento della diagnosi precoce e la crescente consapevolezza della malattia hanno migliorato notevolmente le possibilità di trattamento e guarigione. Le donne sono sempre più attente a eventuali cambiamenti nel proprio corpo e ai segnali del tumore al seno.
Il 90% delle masse mammarie è di natura benigna, come fibroadenomi, cisti e alterazioni fibrocistiche [3]. I tumori al seno possono presentarsi come:
• un nodulo al seno e/o ascellare che può avere caratteristiche dure, immobili, irregolari o fisse;
• gonfiore del seno o cambiamenti di forma e dimensioni;
• cambiamenti della pelle tra cui eritema, fossette, vaiolatura, ulcerazione e pelle a buccia d’arancia;
• modifiche del capezzolo come inversione, alterazioni della pelle o secrezioni [4].
Sebbene estremamente comune, il dolore al seno senza altri segni è raramente indice del cancro al seno [5].
Dal punto di vista istologico, i carcinomi si dividono principalmente in due categorie: duttali e lobulari, a seconda dell’area della ghiandola interessata. A loro volta, possono essere “in situ” (non invasivi) o “infiltranti” (invasivi) ed esistono anche forme più rare con caratteristiche morfologiche specifiche [6]. Per classificare, invece, l’estensione della malattia, si utilizza il sistema TNM (Tumore, Linfonodi, Metastasi), che definisce lo stadio del tumore [7]. Gli stadi variano da Tis (tumore in situ) a IV (presenza di metastasi a distanza), e guidano le scelte terapeutiche [8] che includono:
• chirurgia, che rappresenta il trattamento principale nelle fasi iniziali; in queste situazioni, la malattia può essere potenzialmente curabile [9];
• radioterapia, che agisce sia direttamente, danneggiando il DNA delle cellule tumorali, sia indirettamente, generando specie reattive dell’ossigeno (ROS) che alterano le funzioni cellulari [10];
• chemioterapia, che utilizza farmaci citotossici per eliminare o ridurre il tumore, alleviare i sintomi e prolungare la sopravvivenza [11];
• terapia endocrina, che blocca l’azione degli ormoni estrogeni nei tumori recettori-positivi [12, 13];
• terapie mirate, che agiscono in particolare contro il recettore HER2, la cui attivazione promuove la proliferazione cellulare attraverso vie di segnalazione intracellulari; le terapie mirate bloccano questi meccanismi, contrastando la progressione del tumore [14].
La progressione del tumore non dipende esclusivamente dalle caratteristiche intrinseche delle cellule tumorali, ma è anche fortemente influenzata dalle interazioni che queste instaurano con lo stroma circostante, ovvero il microambiente tumorale. Quest’ultimo gioca un ruolo cruciale nel favorire la crescita, l’invasione e la metastasi del tumore, creando un contesto in cui le cellule tumorali possono prosperare e adattarsi anche a condizioni ambientali sfavorevoli [15, 16]. Le cellule tumorali non esistono in isolamento; al contrario, sono immerse in un microambiente altamente dinamico che include diverse cellule stromali come adipociti, fibroblasti, cellule endoteliali e cellule immunitarie, e una matrice extracellulare che fornisce supporto strutturale e segnalazioni biochimiche essenziali. Queste cellule stromali interagiscono con le cellule tumorali, promuovendo la loro crescita attraverso segnali chimici e fisici [17].
Uno degli aspetti più studiati negli ultimi anni è il legame tra obesità e carcinoma mammario, che ha rivelato come gli adipociti, presenti nel microambiente tumorale, attraverso la secrezione di adipochine e altri mediatori favoriscano la crescita, l’invasione e la metastasi del tumore, creando un contesto favorevole che supporta l’adattamento delle cellule tumorali alle condizioni ambientali sfavorevoli. Il grasso corporeo, infatti, non è solo una riserva energetica, ma è anche un tessuto metabolico attivo che produce ormoni e adipochine, molecole che possono influenzare la crescita dei tumori. In particolare, l’obesità cronica è associata a un’infiammazione costante nei tessuti, che può stimolare la formazione e la progressione dei tumori. Questo legame è ancora oggetto di approfondite ricerche, ma è ormai noto che le donne obese corrono un rischio maggiore di sviluppare carcinoma mammario, soprattutto dopo la menopausa, quando il tessuto adiposo diventa una fonte primaria di estrogeni [18, 19]. Queste alterazioni aiutano il tumore a crescere più velocemente, a diffondersi e, purtroppo, a rispondere meno bene alle terapie. Le donne obese con carcinoma mammario hanno spesso una prognosi meno favorevole: il rischio di recidiva o di metastasi è maggiore, così come le difficoltà a tollerare alcuni trattamenti [20].
Per fortuna, anche se l’obesità è un importante fattore di rischio, esistono delle misure preventive. La prevenzione primaria del carcinoma mammario include strategie per ridurre l’esposizione ai fattori di rischio noti, tra cui l’obesità, la sedentarietà, il consumo di alcol e il fumo. Mantenere un peso corporeo sano e praticare attività fisica regolare sono considerati strumenti chiave per ridurre il rischio di sviluppare il carcinoma mammario [21]; anche un’alimentazione, ricca di frutta, verdura e fibra, associata a un basso consumo di grassi saturi, è stata associata a un rischio ridotto di sviluppare il carcinoma mammario [22].
La prevenzione secondaria si concentra sulla diagnosi precoce attraverso screening regolari, come la mammografia, che può rilevare il tumore prima che compaiano segni evidenti. La mammografia è raccomandata per le donne di età compresa tra i 50 e i 69 anni, con intervalli biennali, ma potrebbe essere indicata anche per donne più giovani con fattori di rischio elevati [23]. Inoltre, per le donne ad alto rischio, come quelle portatrici di mutazioni nei geni BRCA1 o BRCA2, è raccomandata la sorveglianza intensiva, che può includere mammografie annuali, risonanza magnetica (RM) e, in alcuni casi, interventi preventivi come la mastectomia profilattica [24]. Le terapie ormonali preventive, come il tamoxifene, sono anche utilizzate per ridurre il rischio di carcinoma mammario nelle donne ad alto rischio [25].
Per questo la prevenzione non può essere solo una corsa contro il tempo per scoprire il tumore quando è già presente, ma deve cominciare molto prima, curando ogni giorno il nostro corpo come si farebbe con un giardino: scegliendo i giusti “semi” (una dieta sana), togliendo le “erbacce” (le abitudini dannose) e irrigandolo con costanza (l’attività fisica). Controllare il peso corporeo e seguire abitudini di vita salutari sono scelte tangibili che possono effettivamente abbassare il rischio di insorgenza del carcinoma mammario. Investire nella prevenzione significa, quindi, investire nella nostra salute futura e anche nel futuro delle nuove generazioni, educandole fin da subito all’importanza di ascoltare e proteggere il proprio corpo.
Durante questo percorso, il ruolo della donna nel campo scientifico diventa ancora più significativo. Le donne scienziate, con la loro determinazione e il loro sguardo attento, hanno dato — e continuano a dare — contributi essenziali nella comprensione dei tumori, nella promozione della prevenzione e nell’innovazione terapeutica. Non si tratta solo di numeri o statistiche: si tratta di donne che studiano per altre donne, di vite che cambiano grazie alla passione, al coraggio e alla competenza di chi ha scelto di dedicare la propria carriera alla ricerca.
Oggi più che mai è fondamentale valorizzare queste figure, offrendo loro spazio, riconoscimento e opportunità. Perché sostenere le donne nella scienza significa non solo dare voce al talento, ma anche costruire una medicina più vicina alle persone, più attenta ai bisogni reali, più umana. Purtroppo, sebbene le donne abbiano dato un apporto fondamentale alla scienza, spesso sono rimaste nell’ombra, con pochi riflettori puntati su di loro. Eppure, scienziate come Mary-Claire King (Figura 1, sinistra), genetista statunitense che ha scoperto il gene BRCA1, è stata fondamentale per la comprensione ereditaria del carcinoma mammario e ovarico [26]. Il suo lavoro ha rivoluzionato la diagnosi precoce e la prevenzione, salvando migliaia di vite. Ancora oggi, i test genetici basati sulle sue scoperte rappresentano uno degli strumenti più potenti nella lotta contro il tumore al seno. Non è solo una questione di scoperte scientifiche: la presenza delle donne nella ricerca porta una prospettiva più inclusiva, capace di considerare le differenze biologiche, ambientali e sociali che influenzano la salute. Anche il lavoro di Rosalind Franklin (Figura 1, destra) sulla struttura del DNA, purtroppo spesso ignorato, è stato essenziale per comprendere le basi genetiche del cancro e ha avuto un impatto duraturo sulla medicina e sulla vita di milioni di donne.
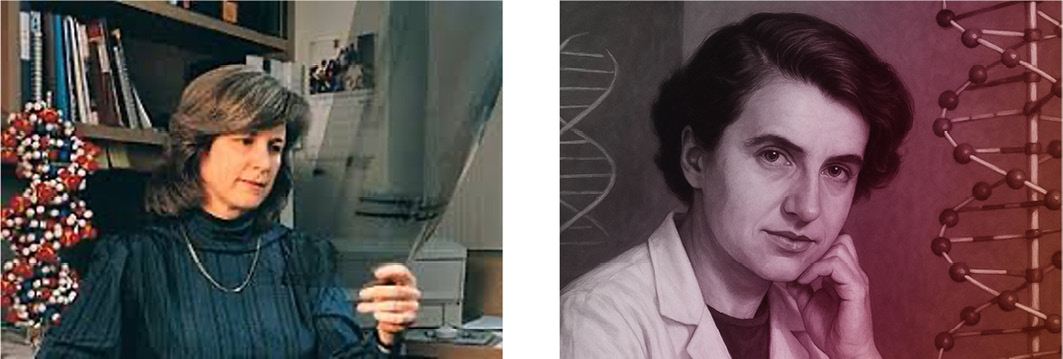
Figura 1. Mary-Claire King (sinistra) e Rosalind Franklin (destra)
Nonostante le difficoltà, queste scienziate ci ricordano quanto sia cruciale l’inclusione delle donne nel mondo della ricerca scientifica. Non solo perché il loro contributo è stato fondamentale, ma anche perché il mondo della scienza ha bisogno di tutte le voci per progredire. Le donne devono avere l’opportunità di portare il loro talento, la loro intelligenza e la loro determinazione, contribuendo in maniera paritaria alla lotta contro il carcinoma mammario e altre malattie. Se, da un lato, è necessario un impegno costante nella ricerca, dall’altro è fondamentale che più ragazze si avvicinino alla scienza e comprendano che il loro futuro professionale può e deve essere anche nelle scienze biomediche, in medicina e nella ricerca.
La scienza, infatti, non ha genere: è attraverso la parità di accesso alle ricerche scientifiche che potremo ottenere un vero progresso. Con il lavoro delle scienziate, la lotta contro il carcinoma mammario diventa non solo una questione di salute, ma anche di opportunità, inclusività e giustizia.
Il carcinoma mammario, sebbene rappresenti una delle principali cause di morte tra le donne, ha visto progressi significativi grazie alla ricerca e alla diagnosi precoce. Questo tipo di tumore si origina principalmente dalle cellule delle ghiandole mammarie e può manifestarsi in varie forme istologiche, tra cui i carcinomi duttali e lobulari, che a loro volta possono essere invasivi o non invasivi. La sua natura biologica e clinica può variare considerevolmente da un caso all’altro, rendendo ogni diagnosi un aspetto fondamentale per l’individuazione del trattamento più efficace. L’aumento dei casi nelle società moderne è legato a vari fattori, tra cui lo stile di vita e l’obesità, che si confermano come fattori di rischio importanti per lo sviluppo della malattia. Nonostante l’incidenza crescente, possibilità di cura e sopravvivenza delle pazienti sono migliorate notevolmente grazie all’introduzione di trattamenti mirati, come le terapie ormonali e le terapie biologiche.
Comunque, la prevenzione rimane uno degli strumenti più potenti nella lotta contro il carcinoma mammario, con l’importanza cruciale di programmi di screening e di educazione alla salute. In questo contesto, il ruolo delle donne scienziate è fondamentale. Le donne hanno contribuito in modo significativo alla ricerca e al miglioramento delle terapie, ma c’è ancora molto lavoro da fare per garantire una piena inclusività e uguaglianza di opportunità nella scienza. Promuovere la figura della donna scienziata, riconoscendo e valorizzando il suo contributo, è essenziale per continuare a fare progressi nella cura del carcinoma mammario e nella ricerca in generale.
Per affrontare efficacemente questo argomento non solo bisogna intervenire sul piano clinico, ma anche agire sul fronte della conoscenza e della prevenzione, fin dalle età più giovani. La scuola, in questo senso, può e deve diventare un luogo importante per promuovere una maggiore consapevolezza sui temi della salute, dell’alimentazione, dell’attività fisica e della prevenzione delle malattie per sensibilizzare sempre di più le ragazze e i ragazzi.
Educare le/i giovani a conoscere il proprio corpo, le malattie, a comprendere i fattori di rischio e a riconoscere l’importanza della ricerca scientifica significa costruire una società più responsabile e informata. Parlare di tumori, di corretti stili di vita e del contributo fondamentale della scienza – e delle donne nella scienza – non solo favorisce la prevenzione, ma stimola una coscienza critica e una cultura della salute che durerà nel tempo.
La scienza, dunque, non è distante dalla quotidianità: entra nelle aule scolastiche come strumento di crescita personale e collettiva, capace di guidare comportamenti consapevoli e di ispirare ragazze e ragazzi- e ricercatrici e ricercatori – del futuro.
[1] L. C. Hartmann, T. A. Sellers, M. H. Frost, et al., Benign breast disease and the risk of breast cancer, New England Journal of Medicine, 2005, 353(3), 229-237.
[2] Fondazione AIOM, AIRTUM, Centro Nazionale di Prevenzione delle Malattie e Promozione della Salute, I numeri del cancro in Italia, Intermedia editore, 2020.
[3] Organizzazione mondiale della sanità (OMS), 2021 (https://www.biodiritto.org/Biolaw-pedia/Docs/Rapporto-OMS-2021-World-Health-Statistics-Monitoring-Health-for-the-Sustainable-Development-Goal).
[4] C. Katsura, I. Ogunmwonyi, H. K. Kankam, S. Saha, Breast cancer: presentation, investigation and management, British Journal of Hospital Medicine, 2022, 83(2), 1-7.
[5] M. M. Fonseca, L. R. Lamb, R. Verma, et al., (2019). Breast pain and cancer: should we continue to work-up isolated breast pain?, Breast Cancer Research and Treatment, 2019, 177(3), 619-627.
[6] S. R. Lakhani, I. O. Ellis, S. Schnitt, et al., WHO Classification of Tumours of the Breast, 2012 (https://publications.iarc.who.int/Book-And-Report-Series/Who-Classification-Of-Tumours/WHO-Classification-Of-Tumours-Of-The-Breast-2012).
[7] J. D. Brierley, M. K. Gospodarowicz, C. Wittekind, TNM. Classification des tumeurs malignes, 2017 (http://mom.gov.az/resources/content_files/ebook/TNM-Classification-of-Malignant-Tumours-8th-edition.pdf).
[8] O. H. Beahrs, Staging of cancer of the breast as a guide to therapy, Cancer, 1984, 53(S3), 592-594.
[9] N. Harbeck, M. Gnant, Interpretation of the evidence for the efficacy and safety of statin therapy, Lancet, 2017, 389(10074), 1134-1150.
[10] O. A. Martin, R. F. Martin, Cancer radiotherapy: understanding the price of tumor eradication, Frontiers in cell and developmental biology, 2020, 8, 261.
[11] V. T. Devita, S. Hellman, S. A. Rosenberg (Eds.), Cancer: principles and practice of oncology, Lippincott Williams & Wilkins Publishers, 2001.
[12] M. Giuliano, R. Schiff, C. K. Osborne, M. Trivedi, Biological mechanisms and clinical implications of endocrine resistance in breast cancer, The Breast, 2011, 20, S42-S49.
[13] M. Chang, Tamoxifen resistance in breast cancer, Biomolecules & Therapeutics, 2012, 20(3), 256.
[14] Y. Yarden, M. X. Sliwkowski, Untangling the ErbB signalling network, Nature Reviews Molecular Cell Biology, 2001, 2(2), 127-137.
[15] D. Hanahan, R. A. Weinberg, Hallmarks of cancer: the next generation, Cell, 2011, 144(5), 646-674.
[16] J. A. Joyce, J. W. Pollard, Microenvironmental regulation of metastasis, Nature Reviews Cancer, 2009, 9(4), 239-252.
[17] D. F. Quail, J. A. Joyce, Microenvironmental regulation of tumor progression and metastasis, Nature Medicine, 2013, 19(11), 1423-1437.
[18] P. Mishra, D. Banerjee, A. Ben-Baruch, Chemokines at the crossroads of tumor-fibroblast interactions that promote malignancy, Journal of Leukocyte Biology, 2011, 89(1), 31-39.
[19] R. E. Coleman, W. Gregory, H. Marshall, et al., The metastatic microenvironment of breast cancer: clinical implications, The Breast, 2013, 22, S50-S56.
[20] M. Ewertz, M. B. Jensen, K. Á. Gunnarsdóttir, et al., Effect of obesity on prognosis after early-stage breast cancer, Journal of Clinical Oncology, 2011, 29(1), 25-31.
[21] M. Harvie A. Howell, Energy balance adiposity and breast cancer: impact of obesity and caloric intake on cancer risk and recurrence, Future Oncology, 2012, 8(9), 999-1014.
[22] G. Block, B. Patterson, A. Subar, Fruit, vegetables, and breast cancer risk: a review of the epidemiological evidence, Nutrition and Cancer, 1992, 18(1), 1-29.
[23] A. Bleyer, H. G. Welch, Effect of three decades of screening mammography on breast-cancer incidence, New England Journal of Medicine, 2012, 367(21), 1998-2005.
[24] K. Metcalfe, S. Gershman, H. T. Lynch, et al., Predictors of contralateral breast cancer in BRCA1 and BRCA2 mutation carriers, British Journal of Cancer, 2011, 104(9), 1384-1392.
[25] Cuzick J., et al., Overview of the main outcomes in breast-cancer prevention trials, The Lancet, 2003, 361(9354), 296-300.
[26] M. C. King, J. H. Marks, J. B. Mandell, Breast and ovarian cancer risks due to inherited mutations in BRCA1 and BRCA2, Science, 2003, 302(5645), 643-646.